私達には、いろいろなホルモンによって血糖値を保つ仕組みがあるということは初級編part1でお話ししましたが、血糖値を下げるホルモンであるインスリンを膵臓で作れなかったり、インスリンの働きが鈍くなったりすると、血糖値が維持できなくなって高血糖状態(血糖値が高い状態)になります。この状態が長い間続いてしまうと、糖尿病になります。
糖尿病は、その要因によって1型と2型に分けられます。
膵臓のインスリンを作る細胞であるβ細胞が壊れてしまい、インスリンを作れなくなってしまって発症するのが1型糖尿病です。
そして、インスリンの分泌が悪くなったり、インスリン自体が効きにくくなったりして発症するのが2型糖尿病です。
多くの場合は、通常は体内の異物(ウイルスや細菌など)を攻撃するはずの免疫反応が、何らかの原因で正常な膵臓のβ細胞を破壊してしまい(自己免疫疾患ともいいます)、インスリンが作れなくなることで発症します。
これらは、生まれつき1型糖尿病に関わる遺伝子に異常があることと、食事やウイルス感染、環境の有害物質によって引き起こされると考えられていますが、原因不明の場合もあります。
小児や思春期の子どもや中高年など幅広い年代で発症しますが、2型糖尿病と比べて1型糖尿病の患者数は、圧倒的に少ないとされています。
インスリンが作れないため血糖値が常に高い状態になってしまうので、インスリンによる治療が不可欠になります。
2型糖尿病は、主に食べ過ぎや運動不足による肥満が引き金となり、だんだんインスリンが効きにくくなることで発症します(インスリンが効きにくい状態のことを「インスリン抵抗性」といいます)。
不適切な生活習慣や、これによる肥満が原因となる場合がほとんどですが、肥満に関わる遺伝子に変異があるとさらに発症しやすくなるため、遺伝的な要因も深くかかわっています。
そのため、両親に糖尿病の人がいる場合は注意が必要です。肥満者が増えてくる40歳以上の中高年で多く見られますが、最近は運動不足などによって若者の間でも増加しています。
治療の基本は、食事や運動で血糖値をコントロールすることになりますが、悪化すると経口薬やインスリンによる治療が必要になります。
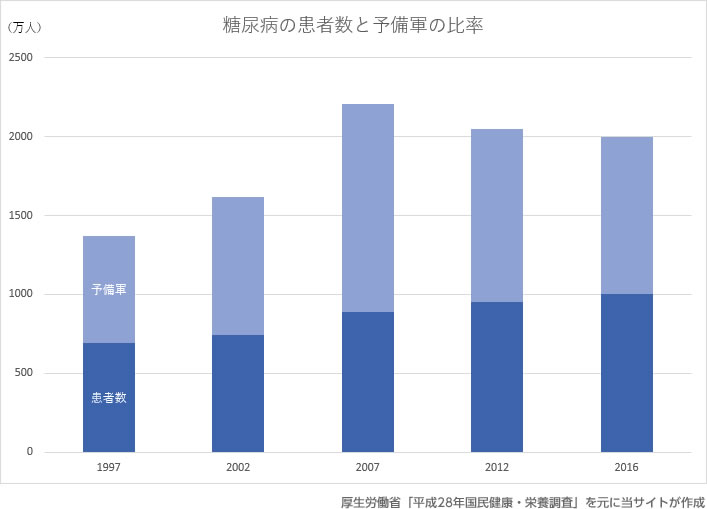
厚生労働省の発表による患者数と予備軍の年次推移を見てみますと、2016年の時点で患者数は1,000万人に達しています。1997年の690万人と比較すると約300万人も増加している事になります。
糖尿病(特に2型糖尿病)の患者が増え続けている理由の1つは、肥満の増加だと考えられています。
糖尿病を予防したり悪化を防ぐためにも、食生活や運動習慣を見直して、1日の摂取エネルギーと消費エネルギーをコントロールすることが大事になります。
自分の体重が気になっている方、家族の健康を考えている方、レシピやダイエット法などを知りたい方は、ぜひ他の記事を参考にしてみてください。
初級編part2では、糖尿病の種類について簡単にまとめてみました。
筆者は2型糖尿病が専門分野のため、今後はこちらを中心に解説をしていきたいと思います。
他の記事で糖尿病を考える上での基礎知識をまとめてありますので、興味のある方はそちらも参考にしてみてください。