日本人の心筋梗塞や狭心症といった心疾患の罹患者は年々増加しているといわれます。それらの心疾患のほとんどは心不全に移行する可能性が高いため、決して軽視できないものです。
心不全は気が付きにくい病気のひとつで、急性の心不全では、その場で命に関わることになります。
そんな怖い心不全から回避するためにも、心不全に関する知識を深めましょう。

警報は静か、だから怖い心不全!やさしく詳しく解説
心不全とは心臓が動かない病気?
■心臓の働き
人の体のベースとなるのは細胞であって、各器官にて細胞がそれぞれの機能を維持していかなければ、命は成り立ちません。その細胞に酸素や栄養分を与えるのに欠かせないのが血液です。
人の血管をつなぎ合わせたと仮定すると、その長さは地球を2周以上も回るくらいに値するといわれます。血液という液体はモーターでもない限り動きませんから、こうして血管内を血液が巡るように押し出す力が必要となります。この押し出すポンプの働きをするのが、「心臓」なのです。
心臓の1回の血液排出量は成人でおおよそ70ml前後、一般的な拍出回数(脈拍数)は1分間に50~100回、これを休まずに送り出し続けているものですから、心臓が請け負う負担量や重要性が理解できることでしょう。
ポンプ機能は血液を送り出すだけではなく、全身を巡回した後の血液も受け取る作業も行います。血液を介して全ての機能とつながっているため、万が一心臓に故障が起きると次々に異常が生じてきます。
■心不全とは?
心不全とは病名として当たり前に使用されていますが、実は心臓の働きが悪くなって、ポンプ作用がうまく働かなくなった状態を現したものなのです。
心臓の機能が低下するとすぐに体のあちこちが機能を失うかといったら、そうではないことにも注目しましょう。
人の体は重要な部分にダメージが起きると修復作用や、代償作用がはたらきます。心臓の血液を押し出す力が弱った場合には、弱い力でも十分な血液量を循環させようと、他の臓器や機能がはたらき心臓内の血液を増やします。
一度に押し出す力が弱ければ、ポンピングの回数を増やそうとします(拍出回数の増加)。
しかし一時的なピンチの脱出であればいいのですが、頻繁に起きるとフォローしていた方にも心臓にも負担がかかり、心不全による症状として現れることになります。
心不全の原因は一つではない
心不全を患う年齢層が高いということもあって、原因には加齢があります。もう一つは背景にあるさまざまな疾患です。小さな病気が間接的に関与して起こす心不全となれば、原因となる病気は多数ということになりますが、ここでは代表的な疾患をご説明しましょう。
■加齢
心臓は筋肉によって成り立っています。心臓は休みなく何十年も働くことで、心筋と心筋のつなぎ目的な部分に、リポフスチンやアミロイドという成分が付着します。これが原因で心臓の柔軟性を失ってしまうのです。こうなると心臓の重要部分である弁が変化し機能が低下、これが「心臓弁膜症」と呼ばれます。
心臓の弁とは血液の決まった流れを維持するために、逆流を防止するドアの役目です。心臓には4つの部屋があり、血液の一定量がそれらの部屋を通過しなければなりませんが、開ききらない弁が邪魔になったり、反対に逆流が起きたりするため、心臓の部屋の負担が偏ってしまい心不全となります。
さらには加齢に伴って心臓を動かすスイッチの発電のような部分(刺激伝導系)がうまく動かなくなる不整脈が生じやすくなります。心臓をリズミカルに動かせなくなると、心不全を起こしてしまいます。
■虚血性心疾患
虚血性心疾患と呼ばれるものには心筋梗塞や狭心症があります。
動脈硬化などで血管の中にプラークが原因で血管が閉塞し心臓の筋肉に酸素や栄養分が行きわたらなくなる病気をまとめて虚血性心疾患といいます。
心筋を動かせなくなるということは、そのまま心不全を引き起こす根拠になります。
■心筋症
心臓の筋肉に異変が起きる病気です。筋肉は伸び縮みすることで働きを維持しますが、遺伝子の異常、免疫異常、ウイルスなどの感染が原因で生じるのではないかとされています。
筋肉の働きが低下すると必然的に心不全になる可能性が高くなります。
■甲状腺機能亢進症
甲状腺からはホルモンが分泌されます(甲状腺ホルモン)。ホルモンの働きはいくつかありますが、中でも交感神経を刺激するという点で心臓と関りを持ちます。
心臓の動きを活性化することで、心筋は不必要な収縮力を嵩むことになりますから、心房細動につながりやすくなります。
心房細動とは要注意な不整脈のひとつです。不整脈は心臓のポンピングを乱すことになり心不全へと移行してしまいます。
心不全の症状はダメージ部分によって異なる
心臓の機能に異変が生じるとすぐに自覚できる症状となって現れるかといったら、そうではないのが心不全の特徴です。
心臓は最も重要だと体が認知しているため、多少の故障ならば補おうとする機能がはたらきます。そういった意味では心不全につながる病気は、水面下で進行していることにもなりますので、怖い病気と理解しても良いと思われます。
心不全といっても心臓のダメージの仕方はいくつかあるので、全ての人が同じ症状を現すものではありません。
大きく2つのパターンに分けて見てみましょう。
■心臓から血液を送り出すポンプ機能が低下
心臓から一定量の血液が全身に送り出せないと心臓だけには留まらず、全身的な症状も出現します。
「全身のだるさ」「疲れやすくなる」「冷えを感じる」「動悸がする」「安静状態でも脈が速くなる(1分間に80~110回)」「血圧が低くなる」「チアノーゼ」。
さらに進行していくと「尿量が減る」という症状も出てきます。
■血液が血管内に停滞する(うっ滞)
心臓は血液を押し出すばかりではなく(動脈)、受け取る場所でもありますので(静脈)、一定量の血液が排出されなければ、心臓内に溜まってしまいます。
心臓に体を巡回してきた静脈を排出するのが肺です。
血液が心臓で行き止まりになることで、まずは肺にもうっ滞が生じ、「息切れ」「呼吸困難」が生じます。そして体のあちこちにうっ滞が起こると、「腕や脚のむくみ」「腹水による腹部膨満」「首の血管の腫れ」「体重増加」などが現れます。
■心不全が進行すると
坂道歩行時の息苦しさはもちろんのこと、就寝時などにも仰向けで寝ると、息苦しさや咳などが出現することもあります。また呼吸の速さが徐々に緩やかになり、無呼吸となるチェーン-ストークス呼吸や睡眠時無呼吸症にもつながるケースがあります。
腹水が溜まると苦しさを感じて、座っている方が呼吸が楽になるという現象も出てきます。
最悪なケースでは、ストレスや過労などがきっかけとなり突然死となることもあります。
心不全の症状「浮腫」は、こうして起きる
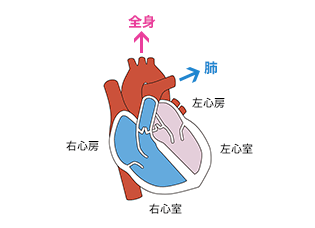
浮腫のメカニズムは、全身を循環する血液の流れを理解する必要があります。
①肺で栄養と酸素がたくさん含まれた血液が作られます。
↓
②肺静脈を通過して左心房へ入ります。
↓
③血液は左心房から左心室へ移動します。
↓
④左心室から大動脈を通り全身に送られます。
↓
⑤全身に栄養と酸素を届け、代わりに老廃物を回収し静脈へと流れ込みます。
↓
⑥大静脈を通って右心房に入っていきます。
↓
⑦右心房から右心室へ移行します。
↓
⑧右心室から肺動脈を通過し肺に入ります。
血液をきれいにしてからまた①の過程へとつながります。
血液を送るためには、その分貯める場所が必要となるため、右心がその受け取り場所となるわけです。受け取った血液を左心房に届けるために一旦は肺へ送りますが、左心から血液が送り出されなければ、車の追突事故のように右心にも影響が及び、血液が溜まってしまうのです。
これが右心内のうっ帯です。するとその余波は全身へと淀み、心臓から遠い末梢の毛細血管まで血液が貯留してしまいます。
毛細血管の内側は血液で圧力が高まり、血管壁から外側の細胞間へ水分がにじみ出てしまいます。
この現象が「浮腫」と呼ばれるものです。
心不全に関係なく、健康な方でも疲労や立ちっぱなし、塩分の多い食事などによって浮腫は生じますが、心不全による浮腫では足や足首だけではなく、肝臓や腸管などと内臓にも生じ、
あお向けに寝ることで、重力に沿って腰周辺などにも水分が溜まってくることがあります。
心不全と血圧は切り離せない関係
高血圧といえば塩分(ナトリウム)の摂り過ぎが大きな原因として認知されていますね。
塩分の多いものを食べると、血液の濃度が上がってしまうため正常に戻そうとするため喉が渇き、水分を補給すると血管内を流れる水分量が増えます。
このため、血管壁にかかる圧力が上がってしまい、血液を循環させようとより大きい力を必要とし、血圧が上がります。
そのほか、血管の壁にコレステロールなどの沈着が重なり、血管が細くなってしまうことで動脈硬化→高血圧ともなります。
これらの要因で高血圧になると心不全との関係が指摘されます。
高血圧になると血液が送りづらくなるため、心臓に栄養分や酸素がうまく運搬されなくなります。酸素不足になった心臓は機能低下を起こし、「収縮機能不全型の心不全」となるのです。
また高血圧になると、心臓のポンプ作用はより多く稼働するようになり、心臓の細胞が硬くなってしまいます。すると心臓の筋肉は硬くなり肥厚するため、心臓自体が大きくなる心肥大となります。心肥大になると柔軟性を失い、血液を受け入れる時の拡張機能が弱まります。こうして起きる現象が「拡張機能不全型の心不全」です。
心臓と血圧は、切り離せない関係であることは、こうしたことからもお分かりいただけると思います。
心不全から胸水貯留につながるメカニズム
心不全の診断を受けた方では、「胸水」という言葉を何度も聞いたことでしょう。
心不全を起こすとなぜ胸水につながるのか、また胸水とはどういう現象なのか、詳しく見ていきましょう。
■胸水とは
気管の末端が気管支、その気管支が分布しているのが肺です。肺は左と右にそれぞれ存在し、ガス交換に欠かせない肺静脈や肺動脈などの血管で心臓とつながっています。その肺を包むように保護しているのが二枚構造になっている胸膜と呼ばれるものです。
二重構造の膜と膜の間には空間があり、正常な人でも少量ではありますが、水が溜まっています。これを「胸水」といいます。
通常の胸水は外側の胸膜が産生し、内側の胸膜が吸収といったように調和された働きによって一定量が維持されています。
■心不全から胸水貯留
胸水貯留の過程が違うことで、滲出性(しんしゅつせい)胸水と、漏出性(ろうしゅつせい)胸水の2パターンに分けられていますが、心不全から生じる胸水は、漏出性胸水にあたります。
右心不全では全身から戻って来る静脈の圧力が上がってしまい、古い胸水を吸収できなくなる。左心不全では肺のうっ血がひどくなってしまうため、作り出す胸水が多くなってしまう。心不全によってこうして血液の循環が低下し、それが胸膜においての胸水コントロールをも狂わせてしまうことになるのです。
■胸水の症状
二枚の胸膜の間に胸水が溜まってくると必然的に肺が圧迫される状況になったり、気管支の先端である肺胞と呼ばれる部分が浸水してしまいます。すると酸素と二酸化炭素の交換がうまくいかなくなり、いろいろな症状を起こします。
・息切れしやすくなる
・呼吸が苦しくなる
・息を吸い込むときに、苦痛を伴う
・全身的な倦怠感
・咳が出る
・熱が出る
心不全を多方面から見た分類
心不全の分類は一つには収まりません。いくつかの基準をおいて、多方面からみることになります。
■心不全の進行時間を基準にした分類
心臓の機能低下が少しずつ徐々に進行していくもの、または症状が急な変動を起こさずに一定しているものを「慢性心不全」。
何らかの要因で、数分から数日単位で急激は機能低下、症状を現したものを「急性心不全」といいます。
どちらも同じ患者さんに起こり得る状態であり、別々の病気ではないものです。
自覚ない場合に急に起きることによって命に関わる事態になる。
または急性の症状はなく検診などで見つかった慢性心不全や、急性心不全を乗り越え、状態が落ち着いてから慢性心不全として時間を経過していくというケースがあります。
急性心不全になる原因は、不明な部分もありますが、疲労やストレス、風邪、肺炎、慢性心不全の治療放棄や、高血圧など持病の放置などがあげられます。
■心臓の支障部位を基準にした分類
心臓は4つの部屋に分かれているため血液が流れる順番も決まっています。左心室という全身へ押し出す血液が通過する場所ですが、この左心室の動きが十分でない心不全を「左心不全」。
全身から戻って来る静脈の通過場所である右心室の機能が低下した心不全を「右心不全」といいます。
左心不全では全身に周る血液量が減ってしまうため、動悸や低血圧、疲労感など。
また肺に血液が溜まってくることにもなるので、呼吸に支障が出ることが多くなってきます。
右心不全では、うっ血状態が生じるため、吐き気や食欲不振、足のむくみなどが症状としてみられるようになります。
■心臓の機能を基準にした分類
心臓はポンプ機能を果たす臓器なのですが、自宅の子供用プールや風船などに空気を送るエアーポンプを想像できるとわかりやすいでしょう。
心臓がエアーポンプの足踏みする部分にあたります。ポンプでは送り出す空気をためるのには拡張させ、足で踏みながら圧力を加え収縮させると空気が押し出されます。心臓と血液の関係はこれと同様な動きになります。
心臓が十分に縮むことができない心不全を「収縮不全」、十分に膨らむことができない心不全を「拡張不全」と分類されています。
日本人の心不全、特に高齢者の心不全では、多くが「拡張不全」と診断され、背景に高血圧などが原因となっているともいわれます。
心臓が拡張できないとなれば、呼吸困難や、動悸、息切れ、むくみ(浮腫)、体のだるさなどという症状が出てきます。収縮不全か拡張不全の診断にはレントゲン写真などではわかりにくいため、心エコー検査やBNP(脳性ナトリウム利尿ペプチド)測定などが用いられます。
心不全治療薬には4つのタイプがある
◆強心薬
心臓の収縮力を高め、より多く血液を押し出させようとするお薬です。
1回の心拍でより多く血液が押し出されると、心拍数も減るため心臓にかかる負担も少なくなる利点があります。
◆β(ベータ)遮断薬
心臓は機能が低下してくると、より一層頑張ろうとする特徴があります。こうした状態が続くと心不全の悪化となるため、心臓の負担を軽くするためのお薬です。
心臓の動きを操る交感神経に作用し、血圧や脈拍を抑えていきます。
血圧を下げたり、脈を遅くしたりすることで心臓の負担を軽くします。少量から始めて徐々に増量していくと心臓の働きがよくなっていきます。
◆利尿薬
腎臓の機能を高め、排尿量を増やすお薬です。
心臓機能低下によって血液が滞ってしまうため、浮腫が生じます。体内の水分を尿として排泄することで、浮腫の軽減だけではなく息苦しさの症状も改善され、血圧や電解質濃度も安定してきます。
◆アルドステロン拮抗薬、ACE阻害薬、ARB
血管を拡張することで、心臓の負担を軽くし、さらに心臓の保護目的で使われるお薬です。
心臓の機能低下によって細胞にダメージが起きると、それを修復しようと別な細胞が発生します。これによって心肥大が生じ心臓の収縮力を弱める結果を生んでしまいます。
こうした流れを防ぐ目的を持っています。
糖尿病患者は心不全を合併しやすい?
糖尿病患者さんの多くが心不全を発症しやすいといわれますが、直接的な原因やメカニズムは不明なことが多いのが現状です。
しかし関わりがあるという点では3つあげられます。
■血管のダメージを生む
糖尿病は血管内の糖分を処理しきれないことによって、浮遊する糖が血管を傷つけてしまうという基礎的な影響はよく知られています。
心臓は血管の大元であり、血液の終末と出発点ということからも、心臓の血管自体に影響があることが判断できるでしょう。
また糖尿病が高血圧を合併しやすいことからも、高血圧から心不全を引き起こすというつながりからも目を背けられない点といえます。
■セリンプロテアーゼDPP4
拡張性心不全発症の原因に糖尿病が指摘されます。この背景には「セリンプロテアーゼDPP4」が関わっていることがわかってきました。
食べ物が体内に入るとインクレチンというホルモンが腸内から分泌し、膵臓からインスリンが分泌されるように働きかけます。このインクレチンの後始末をするといった酵素が「セリンプロテアーゼDPP4」にあたります。
糖尿病になると、このセリンプロテアーゼDPP4が活性化してしまということなのですが、インスリンの分泌をさらに妨害するといった作用があり、糖尿病にとっては嬉しくない働きをもちます。
さらにセリンプロテアーゼDPP4自体が心臓の毛細血管の働きを悪くするため、心不全が起こるのではないかとの見方が強くなっています。
■腎機能低下
糖尿病の合併症には糖尿病性腎症があります。
腎臓は糸球体という部分で血液をふるいにかけ、必要な成分を再吸収させる重要な器官です。
糸球体は毛細血管が集合していますので、高血糖の影響が受けやすく、ろ過機能が低下すると血液の中の必要なたんぱく質が尿として排泄されてしまいます。
タンパク質が不足することで体には浮腫が起こり、心臓に大きな負担をかけてしまい心不全になるといったつながりなのです。
心不全には足浴!心も心臓もリラックス
心不全の症状の一つに浮腫があります。
体内を循環する経路において、心臓の機能が低下し血液の流れに勢いがなくなると後ろから押される状態になります。
すると、その部分(静脈血管内)の圧力上がり、組織の隙間から水分が染み出てくることで浮腫が起こります。
心不全の治療には薬物療法が主に用いられますが、それに加えた補助療法として足浴が注目されています。
■心不全に足浴が効果的な理由
効果があるとされる理由は2つあります。
一つ目は、足浴によって自律神経が調整されるという点です。
交感神経が活性化すると心臓の動きも活発になりますが、心不全では心臓に負担をかけないことも必要です。
足浴で気持ちのリラックスや、精神の安定を介して副交感神経が優位になると、毛細血管内の抵抗力が少なくなるので心臓の負担が減少します。
二つ目は、末梢の体温を上げることで血管が拡張し血流が良くなりますので、心臓の負担も少なくなり、利尿へとつながっていくので浮腫の軽減にもなります。
■足浴を行う際の注意点
足浴は特別な器具を準備しなくても、自宅でも簡単に行え、そして効果的な療法です。
しかし浮腫がひどくなり皮膚に傷があったりする場合は、そこから感染することがありますので注意が必要です。
また糖尿病患者さんでは、足の知覚異常などが考えられますので、お湯の温度などにも配慮する必要があります。
足浴の姿勢は椅子などに腰かけて足を垂らす端坐位となることが多いと思いますが、普段寝たきりの方などでは急激な低血圧になるケースもあるため、介助する側は表情や呼吸状態などを確認しながら行う必要があります。
心不全についてのまとめ
高齢化社会に進むなか、度外視できない心不全です。
心臓は体の柱的存在であるため、少々のダメージ部分を補って正常を保とうとする働きがあります。その見返りが心不全となって現れるという部分もあります。
警報は静かな症状として鳴っているのですが、なかなか自覚症状に結びつかないケースも多く、気が付いたときには突然死などの最悪な結果となる場合もあります。
意外に心不全は高齢者の病気だと思っている方も多く、若い方が心不全の兆候を自覚しても、疲労のせい、高齢の方であれば歳のせいと思い、なかなか専門の検査を受ける機会を逃すことが多いようです。
心不全は簡単な検査では特定しにくく、死亡率が高いことも一つの特徴です。
これまでご説明した心不全の兆候を感じた場合、何か変だなと疑問を持った場合は、できるだけ早く循環器専門医を訪ねることをおすすめします。
心不全から大切な命を守るのは、早期受診と早期治療です。

https://blue-circle.jp/articles/418
毎年、心不全が原因で亡くなる人が多くいます。しかし、意外と心不全の症状や原因について知らない人も多いのではないでしょうか。そこで今回は、心不全について紹介していきたいと思います。予防方法についても紹介するので、心不全について詳しくなり予防をするように心がけてみてください。